食道がんは
初期症状がない?
症状チェック

食道がんは、症状に乏しいがんです。以下のような症状がすでに出ている場合には、ある程度進行している可能性があります。「当てはまるから食道がんだ」と決めつけてはいけませんが、検査を受けてその原因を突き止めることが大切です。症状が気になったら、お早めに当院にご相談ください。
- ゲップが増えた
- 食べ物が喉につかえる
- 熱いものが胸にしみる
- 喉の違和感、嗄声
- 食事の時に胸がしみる、痛む
- 体重減少
- 背中の痛み
食道がんの原因・なりやすい人
食道がんの最大の原因となるのが「飲酒」と「喫煙」です。
喫煙・飲酒がリスクを高める
 食道がんは大きく、食道本来の粘膜から発生する「扁平上皮がん」と、逆流性食道炎などによって変性した粘膜から発生する「腺がん」に分けられます。
食道がんは大きく、食道本来の粘膜から発生する「扁平上皮がん」と、逆流性食道炎などによって変性した粘膜から発生する「腺がん」に分けられます。
日本人に発生する食道がんのうち90%を占めるのが扁平上皮がんであり、こちらは飲酒・喫煙の影響を特に大きく受けます。
また、発がん性物質であるアセトアルデヒドの分解にかかわる酵素の活性が低い方(飲酒によってすぐに顔が赤くなる人)は、より食道がんのリスクが高くなります。
食道がんになりやすい人の特徴
- 飲酒、喫煙の片方または両方の習慣がある
- お酒を飲んですぐに顔が赤くなる
- 頭頚部のがんの既往がある
- 逆流性食道炎、バレット食道、食道アカラシアの既往がある
- 50歳以上の男性
食道がんの検査方法
食道がんが疑われる場合には、以下のような検査を行います。
すでに症状が現れている方はもちろんですが、1つ前の項目で紹介したリスクの高い方も、定期的な検査を受けることをおすすめします。
血液検査
がんの進行度を示す腫瘍マーカーについて調べます。
ただし、初期のがんの場合には、検出は難しくなります。
胃カメラ検査
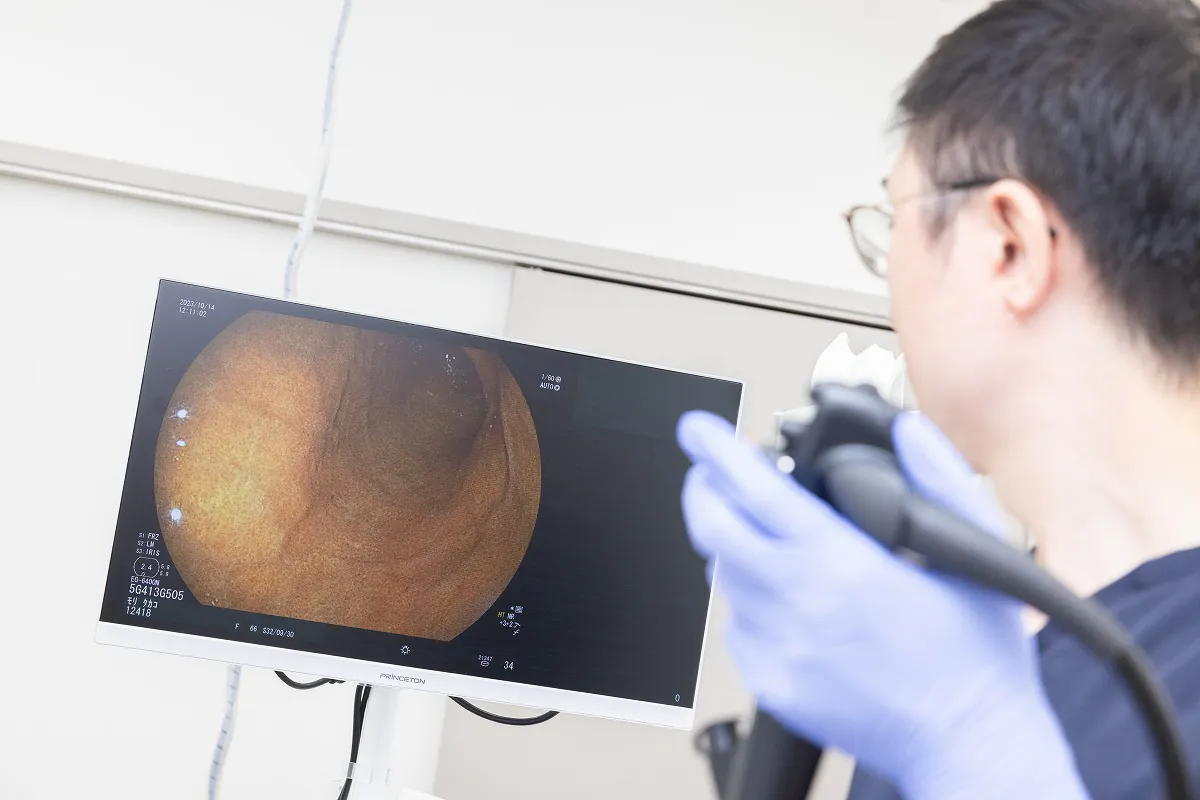
口または鼻から内視鏡を挿入し、食道、胃、十二指腸の粘膜を観察します。
現在、食道がんの発見という意味ではもっとも正確性の高い検査と言えます。また疑わしい組織を採取し、病理検査・確定診断を行うことも可能です。
当院では、経口内視鏡や鎮静剤を導入した、内視鏡専門医による胃カメラ検査を行っております。
超音波内視鏡検査
胃カメラ検査と超音波検査を一体化した検査です。
一般には食道がんの診断を受けたあと、食道の付近の臓器、リンパ節への転移を調べるために行います。
消化器官造影検査
バリウムを飲んだ上でレントゲン撮影を行う検査です。
長くがんを含め消化管の病気を発見するための検査として行われてきましたが、現在ではより精度の高い胃カメラ検査が主流になっています。
CT検査
がんの位置、転移の有無について詳しく調べることができます。
MRI検査
リンパ節への転移、小さな転移についての発見が可能です。
食道がんの治療方法
内視鏡的治療
早期の食道がんであれば、内視鏡を使った治療が可能です。
内視鏡的粘膜切除術(EMR)、内視鏡的粘膜下層剥離術(ESD)など、がんの状態に合わせた術式が選択されます。
外科手術
進行した食道がんの場合には、手術が必要になります。
食道の切除、リンパ節の切除、食道の再建などが行われます。
化学療法・放射線治療
手術前に化学療法を行う、手術が困難であるために化学療法・放射線治療を行うというケースもあります。
【早期発見が重要】
食道がんの
生存率はどれくらい?
 食道粘膜の表層までの浸潤に留まる早期の食道がんの場合、5年生存率は75%以上となります。一方で、遠隔転移が認められるような進行がんの場合の5年生存率は、約20%になります。
食道粘膜の表層までの浸潤に留まる早期の食道がんの場合、5年生存率は75%以上となります。一方で、遠隔転移が認められるような進行がんの場合の5年生存率は、約20%になります。
症状が乏しく早期発見が難しいこと、食道の壁が薄く浸潤や転移を起こしやすいことなどから、発見時にかなり進行しているケースが多いため、定期的な胃カメラ検査の意味が特に大きながんと言えるでしょう。
胃カメラ検査は、食道だけでなく、胃や十二指腸の病気を早期発見することができます。食道がんを含めた重大な疾患から健康と命を守るため、何らかの症状がある方、リスクが高い方は、定期的に胃カメラ検査を受けることをおすすめします。








